A tüdőrák napjaink egyik leggyakoribb és legsúlyosabb daganatos megbetegedése, amely világszerte és Magyarországon is jelentős népegészségügyi problémát jelent. Mi okozza a betegséget, hogyan alakul ki, kiket érint leginkább, és mit tehetünk a megelőzés érdekében?
Hazai statisztika – lesújtó adatok
Magyarországon a tüdőrák évtizedek óta vezető helyen áll a daganatos halálozási statisztikákban. A Nemzeti Rákregiszter adatai szerint évente mintegy 8–10 ezer (!) új esetet diagnosztizálnak, és sajnos a túlélési arány alacsony. Ennek oka többek között a késői felismerés: sok esetben a betegséget már előrehaladott állapotban fedezik fel, így a kezelés már nem hatékony.
Mi okozza a tüdőrákot?
A tüdőrák leggyakoribb kiváltó oka a dohányzás. A cigarettafüst több mint 70 féle rákkeltő anyagot tartalmaz, amelyek károsítják a tüdő szöveteit, és hosszú távon daganatos elváltozásokat idézhetnek elő. A passzív dohányzás (másodlagos füst belélegzése) szintén növeli a megbetegedés kockázatát.
Más tényezők is szerepet játszhatnak:
- Radon: egy természetes radioaktív gáz, amely a talajból szivároghat fel, főleg zárt terekben.
- Azbeszt és más ipari vegyszerek belégzése.
- Levegőszennyezés.
- Genetikai hajlam, örökletes tényezők, családi halmozódás.
- Korábbi tüdőbetegségek (pl. TBC, krónikus obstruktív tüdőbetegség – COPD)
- Gyenge immunrendszer
A tüdőrák akkor alakul ki, amikor a tüdő sejtjeiben genetikai mutációk történnek, amelyek hatására a sejtek kontrollálatlanul szaporodni kezdenek. Idővel ezek a kóros sejtek daganatot alkotnak, amely behatolhat a környező szövetekbe, vagy áttéteket képezhet más szervekben (pl. agy, csont, máj).
A daganat lehet:
- Nem kissejtes tüdőrák (NSCLC) – a leggyakoribb típus (~85%), lassabban növekszik.
- Kissejtes tüdőrák (SCLC) – agresszívebb, gyorsabban terjed.
Kiket érint leginkább?
A tüdőrák elsősorban az idősebb korosztályt érinti, leggyakrabban 60 év felett diagnosztizálják. A férfiak körében gyakoribb, bár az utóbbi évtizedekben a nők körében is nőtt az előfordulás, főként a dohányzási szokások megváltozása miatt.
Mikor indokolt a tüdő kivizsgálása? A tüdőrák gyanúját keltő jelek
A tüdődaganatok sok esetben kevés tünettel vagy teljesen tünetmentesen kezdődnek. Bár a páciensek gyakran nem érzékelnek szokatlan panaszokat, az utólagos kórelőzmény-felvétel során kiderülhet, hogy bizonyos figyelmeztető jelek már korábban is fennálltak. Ha ezek alapján korábban orvoshoz fordultak volna, a diagnózis időben megszülethetett volna. Ezek a tünetek lehetnek közvetlenül a daganat jelenlétéből fakadóak, de származhatnak áttétekből vagy akár a szervezet által kiváltott, daganatra adott válaszreakciókból is.
A tüdőrák leggyakoribb panaszai közé tartozik a tartós köhögés, annak súlyosbodása vagy a köhögés jellegének megváltozása – például a hang tónusának módosulása. Az esetek mintegy 20–30%-ában vért köhögnek fel a betegek. Mellkasi fájdalom a páciensek körülbelül negyedénél-felénél fordul elő; ez a fájdalom lehet időszakos vagy folyamatos, és erős intenzitású is. Visszatérő tüdőgyulladás szintén figyelmeztető jel lehet.
A tüdő széli részein elhelyezkedő daganatok ritkábban okoznak légzési nehézséget, de időnként rekedtség is utalhat a betegség jelenlétére. Mellűri folyadékgyülem – különösen az adenokarcinómák esetén – gyakori kísérő tünet. A tüdőcsúcsi daganatok különleges esetei közé tartoznak, ezek a nyaki-háti idegpályákat is nyomhatják, így például vállba sugárzó fájdalmat, szemhéjcsüngést vagy pupillaszűkületet is okozhatnak.
Amennyiben a rákos sejtek a májba is eljutnak, emelkedett májenzim-értékek jelentkezhetnek. Bizonyos esetekben a szervezet a daganatra általános válaszreakcióval reagál, amely eltűnhet a kezelés – például kemoterápia vagy műtéti beavatkozás – után. Ezek közé tartozhat például vándorló visszérgyulladás, egyes izomgyulladás-fajták, dobverőujjak megjelenése, bőrviszketés, vérszegénység, a vérlemezkék számának növekedése vagy a vörösvértestek termelésének zavara.
Fontos megjegyezni, hogy a fentiek nem kizárólag tüdőrák esetén jelentkezhetnek – több más tüdő- és szisztémás betegség is okozhat hasonló tüneteket. Ezért a biztos diagnózishoz elengedhetetlen az orvosi kivizsgálás, amely képalkotó vizsgálatokkal és laboratóriumi tesztekkel történik.

Hogyan történik a tüdőrák felismerése és kivizsgálása?
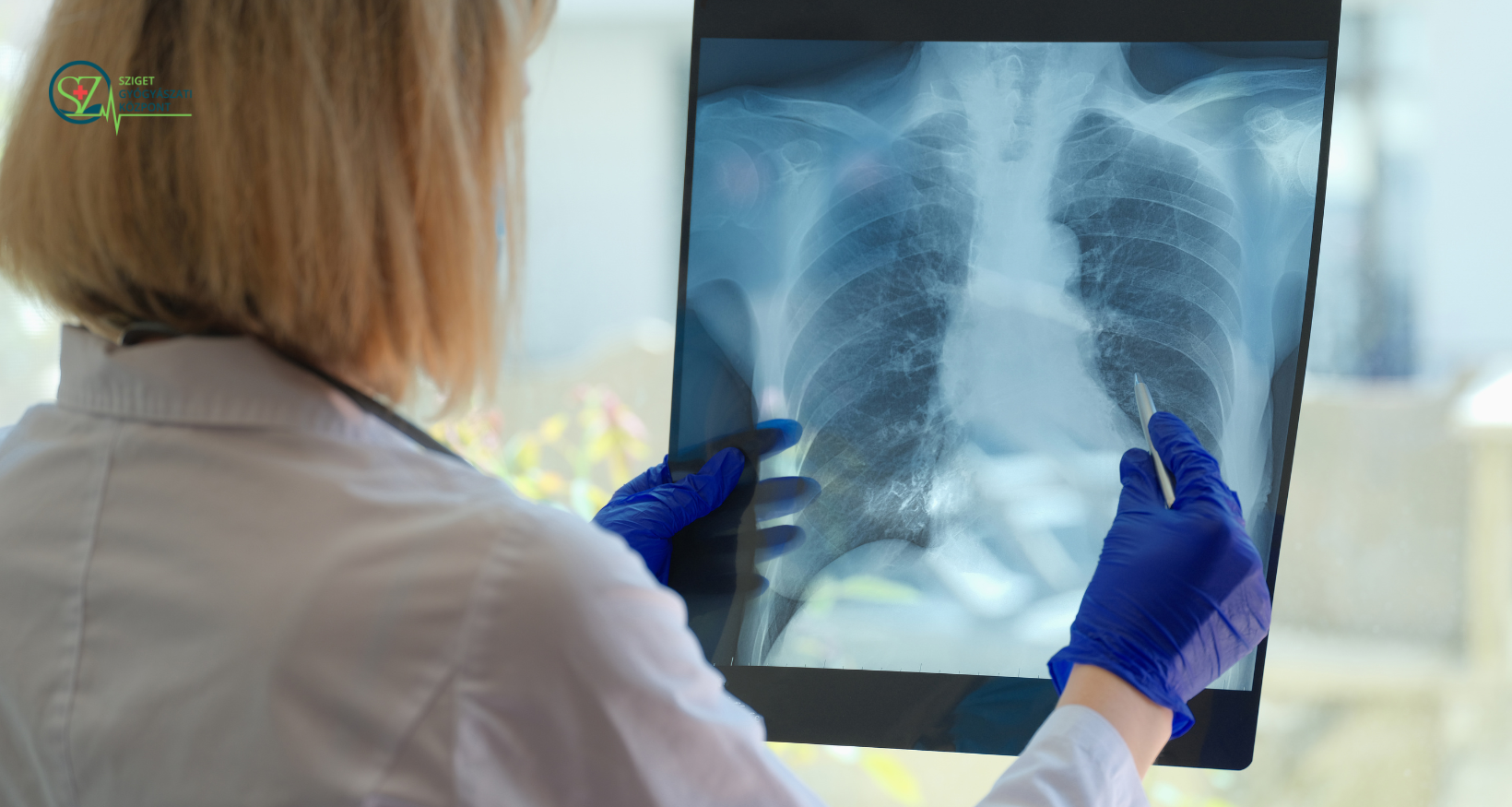
A tüdődaganatot gyakran a tünetek alapján fedezik fel, de előfordulhat, hogy teljesen panaszmentes betegnél is észlelik egy rutinszerű mellkasröntgen alkalmával. Ha az első vizsgálat eltérést mutat, a következő lépés általában egy mellkasi CT, amely pontosabb képet ad az elváltozásról. A daganat jellemzőinek – például elhelyezkedésének és típusának – meghatározásához különböző eljárásokra van szükség, mint például hörgőtükrözés (bronchoscopia), tűvel végzett mintavétel, mediastinoscopia, video-asszisztált mellkasi feltárás (VATS), vagy akár köpetminta citológiai elemzése.
A betegség előrehaladottságának megállapításához további képalkotó vizsgálatok szükségesek, többek között CT, ultrahang, PET, csontszcintigráfia, MRI vagy thoracoscopia. Ezek segítségével feltérképezhető, hogy a daganat adott-e áttéteket a nyirokcsomókba vagy más szervekbe.
A pontos diagnózis felállítása összetett folyamat, mivel nem csupán a tumor jelenlétét kell igazolni, hanem annak pontos helyét, méretét, szövettani típusát, az áttétek esetleges meglétét és a beteg általános egészségi állapotát is figyelembe kell venni.
Laborvizsgálatok és képalkotó vizsgálatok szerepe a kivizsgálásban
A vérvétel rutinszerű része a kivizsgálásnak, bár önmagában nem elegendő a tüdőrák kimutatására. Fontos információkat nyújt azonban az orvosnak a beteg szervezetének állapotáról és arról, hogy lehetnek-e áttétek.
Egyes esetekben speciális vérmarkerek, például az NSE (neuronspecifikus enoláz) segíthetnek. Ez az anyag különösen a kissejtes tüdőrák esetén lehet jelen nagyobb mennyiségben a vérben, így nyomon követhető vele a daganat mérete és a terápia hatásossága.
A daganat gyanújának megerősítéséhez és annak részletes feltérképezéséhez elengedhetetlenek a képalkotó vizsgálatok. Ezek fájdalommentesek, gyorsak és széles körben elérhetők.
- Mellkasröntgen: Az első vizsgálat, amely információt adhat a tüdő állapotáról, különösen szűrések vagy panasz esetén.
- Mellkasi CT: Részletesebb képet ad, különösen, ha a röntgenen gyanús elváltozás látható vagy korábbi vizsgálat alapján merül fel a daganat lehetősége.
- Hasi CT: A kóros gócokat a hasüreg szerveiben – például máj, mellékvesék – is ki kell zárni.
- Agyi CT: Akkor jön szóba, ha neurológiai tünetek utalnak agyi áttétre, vagy ha a daganat agresszív típusú.
- Csontvizsgálatok: Fájdalom esetén vagy pozitív szcintigráfiás eredmény alapján történhet célzott csontfelvétel.
PET-CT: A daganat kiterjedésének és áttéteinek megítélésére az egyik legérzékenyebb módszer, azonban gyulladásos folyamatokat nem mindig tudja megkülönböztetni a rosszindulatú elváltozásoktól.
MR-vizsgálatok: Akkor lehet szükséges, ha a CT alapján nem egyértelmű a daganat terjedése a mellkasfali vagy idegi struktúrákra. Agyi és gerincvelői áttétek gyanúja esetén is fontos szerepük lehet. A máj alaposabb vizsgálatára szintén alkalmazható, ha a korábbi képek nem adnak egyértelmű választ.
Ultrahang: A mellkasi folyadékgyülemek és a hasi szervek állapotának megítélésére alkalmas. Ha nem kielégítő a felvétel, további CT vagy MR javasolt.
Csontszcintigráfia: Kimutatja, ha a daganat átterjedt a csontokra – ez különösen fontos a terápia tervezésénél.

Mintavételi eljárások (biopsziák)
A szövettani vizsgálat elengedhetetlen ahhoz, hogy pontos diagnózist kapjunk. A mintavétel módszere attól függ, hol helyezkedik el a daganat:
- Bronchoszkópos biopszia: A hörgőkön belülről vesznek mintát az elváltozásból.
- Transthoracalis biopszia: A mellkasfalon keresztül, tű segítségével történik a mintavétel CT-vezérléssel.
- Thoracotomia / VATS: Sebészi eljárás, amely során a mellkast feltárva közvetlen mintát vesznek. A VATS során videokamera segíti a beavatkozást.
- Mediastinoscopia: A mellkasi középvonalban elhelyezkedő nyirokcsomókból vesznek mintát. Ez kulcsfontosságú lehet a kezelési terv meghatározásában.
- Köpet citológia: Olyan betegeknél alkalmazható, akiknél más módszerek túl kockázatosak, különösen központi elhelyezkedésű daganatok esetén.
A tüdőrák megelőzhető
A tüdőrák nagy része megelőzhető lenne az életmódbeli tényezők megváltoztatásával.
A legfontosabb megelőzési lépések:
- Dohányzás abbahagyása – a legjelentősebb megelőzési lépés.
- Passzív dohányzás kerülése
- Levegőminőség javítása, otthoni radonmérés
- Munkahelyi védelem biztosítása veszélyes anyagokkal szemben
- Egészséges életmód: mozgás, zöldségekben és gyümölcsökben gazdag étrend, alkoholfogyasztás csökkentése
- Rendszeres szűrővizsgálatok rizikócsoportba tartozók számára
Kezelése
A tüdőrák kezelése függ a daganat típusától, stádiumától, valamint a beteg általános állapotától. A kezelési lehetőségek:
- Műtét – ha a daganat korai stádiumban van, és eltávolítható
- Sugárterápia
- Kemoterápia
- Célzott terápia – molekulárisan célzott gyógyszerek
- Immunterápia – az immunrendszer támogatása a ráksejtek elleni küzdelemben
- Palliatív ellátás – előrehaladott állapotban a tünetek enyhítésére
A tüdőrák komoly, de részben megelőzhető betegség, amelynek kockázata jelentősen csökkenthető a dohányzás elhagyásával és az egészséges életmód kialakításával. A korai felismerés kulcsfontosságú a gyógyulás esélye szempontjából, ezért a szűrővizsgálatoknak és a tájékoztatásnak kiemelt szerepe van.
